Кроме патогенетической терапии, обычно приходится применять и местное лечение в виде прижиганий кислотами, электрокаустики или частичной резекции раковин с целью уменьшения размеров гипертрофированных раковин и других отделов слизистой оболочки носа. Местное медикаментозное лечение в форме капель, мазей, порошков, ингаляций, физиотерапии и т.д. нередко дает в легких случаях удовлетворительный результат, поэтому и следует начинать с такого лечения, особенно в детском возрасте.
Прижигание. Более активное действие оказывает прижигание ляписом, трихлоруксуоной и особенно хромовой кислотами, которое вызывает более или менее глубокий некроз с последующим рубцеванием и сморщиванием раковин.
Перед прижиганием тщательно смазывают слизистую 5% раствором кокаина с адреналином и выжидают до полного сокращения слизистой и максимального расширения носовой полости (не менее 5 минут). Если же носовые полости и после этого остаются очень узкими, то лучше от прижигания вовсе отказаться и перейти на оперативные методы.
Приготовленный зонд с каустиком вводят до заднего конца раковины и, плотно упираясь в раковину (чтобы не коснуться каустиком носовой перегородки, что может вести к последующим синехиям), проводят, идя сзади наперед, 2-3 параллельных штриха вдоль раковины. Для возможно большего сохранения целости слизистой оболочки следует избегать прижигания большой поверхности ее. Следы прижигания обозначаются в виде желтых (от хромовой кислоты) или белых линий. Итти при прижигании спереди назад менее целесообразно, так как если не рассчитать точно расстояния, то можно при этом проникнуть зондом до носоглотки и прижечь область евстахиевой трубы, что может повести к развитию отита.
Больного следует предупредить о возможных в ближайшие 2-3 дня реактивных явлениях в виде усиления выделений и пр., а для уменьшения их, отчасти также для предупреждения синехий, назначают на несколько дней капли для носа (2% раствор кокаина или эфедрина и 1% ментоловое масло).
Прижигания обычно приходится повторить несколько раз. Каждое следующее прижигание надо, однако, производить не раньше, чем отпадет струп и закончится рубцевание после предыдущего прижигания (обычно через 2-3 недели).
 |
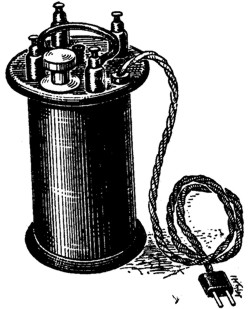
Рис. 35. Трансформатор. |
Следует упомянуть еще о применяемой некоторыми ринологами при гиперпластических ринитах склерозирующей терапии. М.Я. Шапиро получил хороший эффект от 2-3 инъекций в нижние раковины 3 мл 80% глицерина или 4-5 инъекций 5% раствора двусолянокислого хинина, а С.А. Проскуряков с успехом применил у 50 больных инъекцию 80% спирта под слизистую.
М.Я. Цыпин с успехом применил у 41 больного гипертрофическим ринитом введение кетгута в нижние раковины под слизистую по описанной им методике. Гальванокаустика (или правильнее электрокаустика) имеет целью произвести глубокий ожог тканей с тромбозом сосудов. Некротизированные ткани отторгаются, затем следует процесс рубцевания и сморщивания. Главное преимущество гальванокаустики перед конхотомией состоит в том, что она при правильной технике обычно совершенно бескровна. Показана она при средних степенях гиперплазии, преимущественно при мягких ее формах. При очень узких (и после анемизации) носовых ходах гальванокаустика противопоказана. В таких случаях, если даже каутер во время прижигания раковины непосредственно и не коснется противолежащей перегородки, тепло от него может, однако, вызвать поверхностный ожог (первой или второй степени) слизистой носовой перегородки с последующими реактивными явлениями и образованием синехий. Не подходит также для гальванокаустики плотная, т.е. богатая фиброзной соединительной тканью гипертрофия, для разрушения которой требуется длительное воздействие каутера. Особенно следует избегать гальванокаустики при плотной значительной гипертрофии заднего конца раковин, так как длительное действие каутера, которое при этом требуется, легко может вести к воспалению евстахиевой трубы и среднего уха, а также к развитию ангин. В таких случаях лучше применить оперативное вмешательство - конхотомию. Мало целесообразна гальванокаустика в детском возрасте ввиду узости носовых полостей у детей, а также ввиду того, что у детей легко развиваются осложнения со стороны уха и глотки.
Техника гальванокаустики. Источником тока служит центральная электросеть, в которую для понижения напряжения включается трансформатор (рис. 35), снабженный реостатом, позволяющим регулировать силу тока, а следовательно, и степень, накала каутера. К трансформатору присоединяется ручка с контактом (рис. 36), на которую насаживается каутер. Каутер состоит из двух изолированных друг от друга медных проволок, соединенных наконечником из иридиевой платины1, обладающей большим сопротивлением, ввиду чего конец каутера при пропускании соответствующей силы тока может накалиться до любой степени, вплоть до расплавления, в то время как остальная медная часть каутера со слабым сопротивлением лишь слегка нагревается. При очень длительном непрерывном действии и высоком накале (как это требуется для разрушения плотных и крупных инфильтратов) медная часть каутера все же может нагреться до такой степени, что вызовет ожог. Во избежание этого ток нужно пускать с перерывами.
Существуют каутеры различной формы, но наиболее целесообразен игольчатый каутер (рис. 37, второй слева).
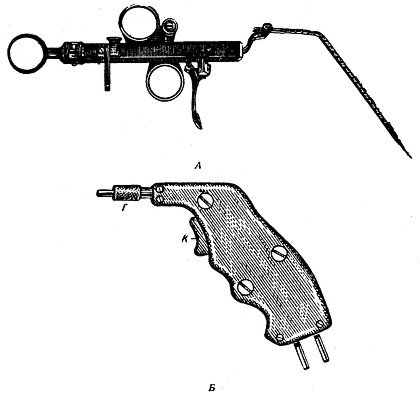 |
Рис. 36. Ручки для гальванокаустики. |
Прижигание производится следующим образом: каутер при помощи реостата устанавливается на желаемый накал. Мы предпочитаем белый накал, при котором происходит более быстрое, глубокое и локализованное воздействие, чем при среднем (между красным и белым) накале. Опасение кровотечения при белом накале не обосновано.
После тщательной анестезии и анемизации 5-10% раствором кокаина с адреналином вводят каутер в нос возможно глубже, до того места, где еще надо прижечь; в холодном виде прижимают коней, его вплотную к слизистой (как бы вдавливаясь в нее), после чего включают контакт и медленно ведут каутер сзади наперед вдоль раковины, стараясь нигде не коснуться перегородки или кожи носового отверстия2. Каутер следует отнимать от раковины в раскаленном виде, иначе при насильственном отрыве холодного каутера может вместе с ним оторваться и струп и наступить кровотечение. Во время прижигания слышно характерное шипение и запах жженого мяса. Чтобы удалить наполняющий носовую полость дым, мешающий следить за движением каутера, больному следует предложить делать быстрый выдох через нос. Обычно достаточно провести каутером 1-2, но не более 3 параллельных полос: по свободному краю раковины, по ее основанию, посередине.
Реактивные явления после гальванокаустики в виде закладывания носа, повышения секреции, иногда слезотечения и т. д. бывают обычно умеренными и держатся не более 3-4 дней. Эффект обычно наступает не ранее чем через 2-3 недели. Что касается последующего лечения и возможных осложнений, то к этому относится все то, что сказано выше для химических прижиганий. Если, как это нередко бывает, приходится произвести повторную гальванокаустику, то ее следует делать не раньше чем через месяц после первой.
 |
Рис. 37. Гальванокаутеры. |
С целью сохранения целости физиологически ценной слизистой оболочки предложено применять подслизистую гальванокаустику. Игольчатый каутер вкалывают в холодном виде глубоко в гипертрофированную ткань и пускают ток; таким образом разрушаются железы, кавернозная и другие ткани без повреждения покровов. Этот метод имеет, однако, очень ограниченное применение и подходит только для случаев, когда имеется ограниченная мягкая гипертрофия передних отделов раковины.
С.К. Беренштейн с успехом применял при гипертрофии раковин подслизистую или же поверхностную диатермокоагуляцию.
Относительно репаративных процессов, наступающих в слизистой оболочке после прижиганий и после конхотомии, Д.Н. Матвеев на основании своих гистологических исследований пришел к следующим заключениям:
После конхотомии эпителизация происходит через 2-3 недели, а после гальванокаустики - лишь через 2 месяца и более. Прижигание каутером и кислотами не дает регенерации слизистой оболочки носа, наоборот, понижает ее функциональную роль и способствует образованию хронического катара. После конхотомии же остается узкий рубец как результат сближения краев разреза, спаявшихся соединительной тканью, а по обе стороны рубца полностью сохраняется слизистая оболочка носа (кавернозная ткань и железы).
На основании всего этого автор приходит к правильному, по нашему мнению, выводу, что конхотомия патологически разращенной слизистой оболочки носа должна быть предпочтена прижиганиям во всех случаях, когда слизистая оболочка сохранила функциональную способность.
Оперативные методы. Для ограниченных гипертрофии переднего и в особенности заднего конца раковины лучшим инструментом является носовая (полипная) петля. Преимущества петли состоят в том, что ее можно провести через самые узкие носовые полости, в том числе и при деформации носовой перегородки; она может действовать как спереди назад, так и сзади наперед и ею можно отсекать ткани более бескровно, чем ножницами. Существуют разные модели носовых петель, но наиболее удобными надо считать обычные режущие петли. Хорошо при операции иметь 2-3 готовых петли, а перед введением в нос придать петле соответствующий резецируемой гипертрофии размер и направление (вверх, вниз или вбок). При узкой носовой полости приходится ввести петлю в почти закрытом, свернутом виде и раскрывать ее лишь после подхода к гипертрофированной части раковины.
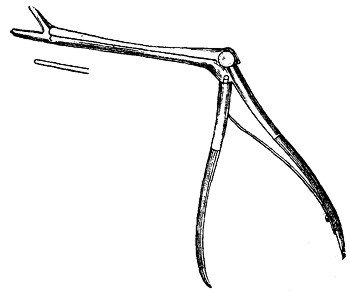
Наилучшими ножницами для раковин надо считать изогнутые крепкие, но тонкие ножницы Штруйкена или Реймана (рис. 38 и 39).
 |
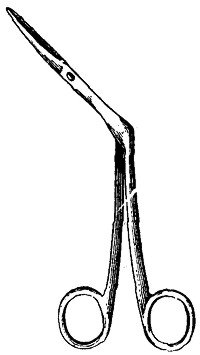 |
Рис. 38. Ножницы Штруйкена. |
Рис. 39. Ножницы Геймана для нижней раковины. |
Анестезия. В отличие от других эндоназальных операций при конхотомии получить полную анемизацию невыгодно, так как ткани при некоторых видах гипертрофии настолько сильно при этом сокращаются, что их бывает очень трудно удалить. Поэтому здесь лучше применить для смазывания. 3% раствор дикаина (без адреналина), который дает хорошую и быстро (через 1-2 минуты) наступающую анестезину без анемизации. При отсутствии дикаина можно пользоваться 3-5% раствором кокаина, но не выжидать сокращения ткани, а оперировать тут же после смазывания.
Конхотомия. Рассмотрим технику при разных видах конхотомии.
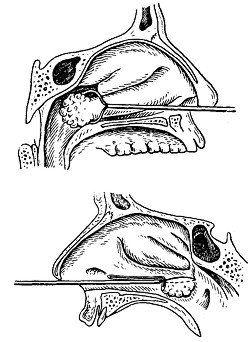 |
Рис. 40. Удаление полипной петлей заднего конца нижней раковины. |
Ножницы вводят до замка и затем непрерывно, продвигая их вперед, режут все время наиболее мощной рабочей частью ножниц, находящейся, как известно, у замка. При этом легко преодолеваются не только уплотненные склерозированные мягкие ткани, но и кость; кроме того, при таком способе ножницы не соскальзывают с раковины. Если ножницами не удалось срезать раковину до заднего конца, то операция может быть закончена петлей.
Иногда недорезанная до конца раковина падает на дно носа и если при этом наступает сильное кровотечение, то закончить операцию бывает довольно трудно. В таких случаях необходимо в первую очередь плотной тампонадой остановить кровотечение. Далее следует помнить, что дно носа находится ниже, часто, даже значительно ниже уровня носового отверстия. Следовательно, чтобы захватить свисающую на дно носа срезанную раковину, надо спуститься петлей книзу и тогда, скользя по дну носа, можно почти всегда, даже вслепую, захватить и удалить срезанную раковину. Иногда в таких случаях вместо петли можно пользоваться также щипцами (двойной ложечкой и пр.).
Конхэктомия. При очень узких носовых ходах, когда другие методы лечения не дают результата или, если после тщательной анемизации и зондирования становится ясно, что они не могут дать результата, приходится удалять всю нижнюю раковину вместе с костью. Следует отметить, что существующие опасения наступления атрофии с образованием корок после такой операции клинически не подтверждаются. Операция, понятно, должна производиться лишь в исключительных случаях, при строгих к тому показаниях, если при этом у больного нет признаков атрофии слизистой оболочки. Не следует также применять такую операцию в детском и юношеском возрасте (до 14-16 лет).
Операция производится лучше всего щипцами Штруйкена следующим образом: подводят нижнюю браншу щипцов возможно глубже и кверху под нижнюю раковину, держа инструмент с наклонов примерно в 45° к горизонтали, пересекают раковину у места ее прикрепления спереди (см. рис. 86), затем, опуская режущий конец до горизонтального уровня, пересекают раковину почти у ее основания до заднего ее конца.
Подслизистая конхотомия. С целью освобождения просвета носа при гипертрофии раковин без удаления ценной в физиологическом отношении слизистой предложено удалять только костный остов раковин. Этот способ рекомендуется особенно для тех случаев, когда раковина увеличена главным образом за счет сильного развития ее костной части, а покрывающая ее слизистая мало изменена.
Проводят вертикальный разрез слизистой до кости вдоль переднего конца нижней раковины; из этого разреза отсепаровывают тонким элеватором слизистую до кости с выпуклой (обращенной к перегородке) поверхности раковины и рассекают ножницами отсепарированную слизистую вдоль нижнего края раковины. Затем отсепаровывают слизистую раковины с ее вогнутой поверхности; освобожденную таким образом кость иссекают щипцами в пределах необходимого (лучше всего щипцами для носовой перегородки), слизистую кладут на прежнее место и придавливают тампоном.
В результате рубцевания лишенная костного остова слизистая, особенно кавернозная ее ткань, сильно сокращается, однако эпителий и значительная часть желез сохраняются. Эту, несомненно, щадящую физиологическую операцию надо считать в подходящих случаях (особенно при склонности к атрофии) вполне целесообразной.
Удаление переднего конца средней раковины. В некоторых случаях, когда гипертрофированная часть средней раковины выступает далеко вперед от места прикрепления раковины, она может быть удалена непосредственно петлей, которая легко на нее накладывается. В других случаях приходится сначала делать ножницами разрез раковины у ее основания, ввести в этот разрез передний конец петли и отогнуть инструмент вниз (до края раковины) и кзади; петля, изгибаясь кверху, охватывает переднюю часть раковины. Можно также ввести в разрез задний конец, петли и обхватить передний конец раковины, отгибая петлю вниз (рис. 41).
Для резекции concha bullosa (рис. 33) можно надсечь ее основание ножницами, удалить пневматизированную часть петлей, а остатки иссечь конхотомом. Но более щадящим и физиологическим следует считать следующий способ. Вертикальным разрезом скальпеля вскрывают буллезную часть раковины и если в ее полости не обнаруживается грубых изменений, то иссекают конхотомом только латеральную часть буллы, а медиальную сохраняют и отводят латерально.
Высокая резекция средней раковины. При острых и хронических воспалениях лобной пазухи и решетчатых клеток нередко приходится с целью освобождения находящихся в полулунной щели под средней раковиной выводных отверстий и облегчения оттока секрета произвести высокую резекцию переднего отдела средней раковины, т.е. удалить не только мобильную, но фиксированную часть ее (выше места прикрепления). В таких случаях разрез раковины сначала направляют кверху, потом назад и очерченную часть раковины удаляют петлей. Ввиду существующей опасности при таком ведении разреза повредить ситовидную пластинку (lamina cribrosa), что угрожает развитием менингита, предложены специальные ножницы, при работе которыми конец их благодаря особенностям изгиба ножниц все время направлен параллельно ситовидной пластинке, а не отвесно или под углом к ней (рис. 42). Однако при правильной ориентировке и хорошем знакомстве с топографией операция может быть вполне безопасно выполнена и обычными ножницами.
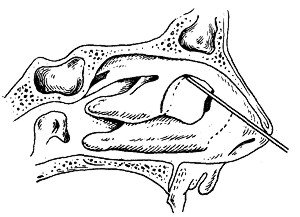 |
Рис. 41. Удаление петлей надрезанного переднего конца средней раковины (по Симановскому). |
Послеоперационные мероприятия. Несмотря на обилие кавернозной ткани, кровотечение после правильно выполненной (т.е. без излишней травматизации и без оставления висячих лоскутов ткани,) конхотомии редко бывает значительным и обычно быстро останавливается. Поэтому если операция произведена в стационарных условиях, больной может быть оставлен без всякой тампонады. Если же, как это бывает в большинстве случаев, операция произведена амбулаторно, то следует ввести в нос тампон и отпустить больного не ранее чем через 2 часа после операции. Тампон из марлевой турунды3 подводят с помощью обычного или удлиненного носорасширителя только непосредственно к операционному полю. При задней и тотальной нижней конхотомии целесообразен тампон типа микуличевского, описанный выше, в разделе носовых кровотечений. Тампон удаляют постепенно, частями, без всякого насилия. Во избежание образования корок больному в периоде эпителизации, который обычно продолжается 8-12 дней, назначают 1% ментоловое масло в нос 2-3 раза в день. Чтобы приучить больного к носовому дыханию, следует рекомендовать ему систематические дыхательные упражнения. В очень редких случаях, особенно при резецировании костной части раковины, на месте разреза наблюдается избыточный рост грануляций, которые следует тушировать 5-10% раствором ляписа.
Результаты конхотомии в отношении восстановления носового дыхания при правильных показаниях к операции большей частью вполне удовлетворительные. Нередко, однако, в связи с общими причинами или заболеваниями пазух после операции происходит новая гиперплазия тканей на оставшихся частях раковин, носовой перегородке и других отделах слизистой носа, которые, наряду с реактивными воспалительными явлениями, ведут опять к сужению носовых ходов и затруднению дыхания, требующему повторных местных вмешательств и общей терапии. Это чаще всего бывает при диффузных гипертрофических процессах, комбинирующихся с выраженными экссудативно-воспалительными явлениями или вазомоторными расстройствами. При наклонности к атрофии, конхотомия, наоборот, может дать толчок к устранению развития этого процесса. В таких случаях показания к этой операции следует ставить с большой осторожностью.
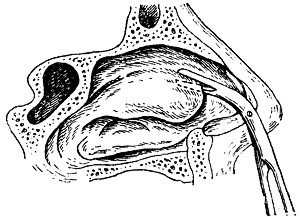 |
Рис. 42. Ножницы для средней раковины. |
Латеральное смещение нижней раковины. Вместо резекции нижней раковины С.М. Бурак применил в 170 случаях с хорошим терапевтическим эффектом смещение раковины кнаружи и изменение ее формы.
В некоторых случаях удается оттеснить раковину киллиановским удлиненным носорасширителем. При резистентности же ее применяется следующий прием: крепкими щипцами (например, щипцами для перегородки) захватывают нижнюю раковину, по возможности по всей ее длине, и надламывают ее у места прикрепления путем поворачивания кверху. После этого раковина уже легко оттесняется латерально тем или иным инструментом.
Преимущество способа состоит в том, что при нем вся раковина сохраняется в целости, но способ применим только в случаях незначительной гиперплазии мягких тканей. Что касается техники этой операции, нам казалось более целесообразным при резистентности раковины начать с предварительной надсечки ее у места прикрепления (примерно на 1-1,5 см), а оттесненную затем раковину фиксировать на 2-4 дня тампонами.
|