Способ А. Н. Любомудрова (1924) следует, по мнению автора, применять лишь в тех случаях, когда нет ни костоеды стенок пазухи, ни внутричерепных осложнений, ни сопутствующего поражения клиновидной пазухи. Как указывает А. Н. Любомудров, его метод скомбинирован из предложений отечественных авторов (М. Ф. Цитович, Е. Н. Малютин, М. А. Самойленко). Основные принципы операции следующие: 1) максимальное щажение передней стенки (предложения М. Ф. Цитовича и М. А. Самойленко), 2) щажение нижней стенки как важной преграды для распространения гнойной инфекции на ткани орбиты, 3) щажение бумажной пластинки и 4) специальная методика подхода к решетчатому лабиринту, заимствованная у Е. Н. Малютина. Методика заключается в превращении лобно-носового канала в открытый спереди желоб, через который вскрывается решетчатый лабиринт. Образование желоба является результатом продалбливания носового отростка лобной кости, лобного отростка верхней челюсти и носовой кости. Заслуживает упоминания, что французский ринолог Мулонге лишь в 1926 г., т. е. через 11 лет после появления в печати работы Е. Н. Малютина, описал свой способ операции на лобной пазухе и решетчатом лабиринте, ничем не отличающийся от методики Е. Н. Малютина.
Техника и подготовка к операции. Подкожное введение 1 мл 1% морфина за полчаса до операции. Введение в средний носовой ход марлевой турунды, смоченной 15% раствором кокаина с адреналином. Впрыскивание 0,5% раствора новокаина с адреналином по линии предполагаемого разреза, под кожу и поднадкостнично. Киллиановский разрез мягких тканей и их отсепаровка вместе с надкостницей в стороны, причем блок остается на месте. Небольшое отверстие пробивают долотом на участке (рис. 99), расположенном кверху и кнаружи от точки, где сходятся швы между носовым отростком лобной кости, носовой костью и лобным отростком верхней челюсти. После зондирования пазухи с целью определения ее размеров трепанационное отверстие расширяют до размеров, необходимых для ориентировки и очистки пазухи, и образуют соустье пазухи с носом, устраивая открытый канал, совпадающий с направлением лобно-носового прохода (см. рис. 99). В отличие от Е. Н. Малютина, А. Н. Любомудров делает соустье ближе к средней линии, и таким образом лобно-носовой проход располагается не в центре созданного канала, а ближе к спинке носа. Это имеет то преимущество, что не травмируются ткани орбиты, не повреждается блок и слезноносовой канал.
Другим отличием данной методики от способа Е. Н. Малютина является то, что открытый спереди желоб образуется не только путем пробивания носового отростка лобной кости, носовой кости и верхней части лобного отростка верхней челюсти, но и путем сбивания глубже лежащего ager nasi. В остальном при разрезе слизистой носа, выскабливании решетчатого лабиринта, введении резинового дренажа, наложении швов применяют общеизвестные приемы.
Способ Н. В. Белоголовова, описанный в 1926 г., касается наружного супраорбитального метода вскрытия лобной пазухи и решетчатого лабиринта. Характерной его чертой является вскрытие лобной полости через apertura piriformis по ходу, совпадающему с ходом эндоназальной операции по Галле, но только проводимой снаружи ("Галле взрячую"). Эта операция, по мнению автора и его сотрудника П. Л. Мануйлова, позволяет не только широко вскрыть лобную пазуху для осмотра и создать условия для резекции клеток решетчатого лабиринта, но и создать широкое соустье с носом; операция не ведет к обезображиванию.
 |
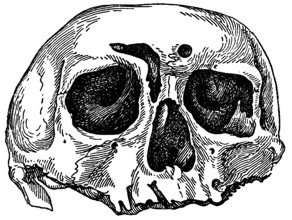
Рис. 99. Метод А. Н. Любомудрова. Слева черным кружочком обозначено первично образуемое трепанационное отверстие. Справа на черепе проделана операция вскрытия лобной пазухи. |
Техника операции. Предварительным этапом операции автор считает эндоназальное удаление переднего конца средней носовой раковины. Разрез до кости в виде посоха (рис. 100), рукоять которого огибает сверху шов между носовой и лобной костью, проходит по нижнему краю внутренней трети брови и затем спускается вниз по скату спинки носа до края грушевидной вырезки или несколько кнаружи от нее, т. е. по пути расположения лобного отростка верхней челюсти. Отсепаровку мягких тканей с надкостницей производят во все стороны до выявления места соединения лобного отростка верхнечелюстной кости с носовой и лобной костью, начальной части слезноносового канала, переднего отдела бумажной пластинки и выступа лобной кости. Этот участок является местом вскрытия пазухи, которую зондируют для определения ее размеров в различных направлениях. Долотными щипцами Гайек-Клауса брешь расширяют в виде канала, идущего по надглазничному краю, сохраняя по возможности (в косметических целях) переднюю и нижнюю стенки пазухи. В направлении носа брешь расширяют до шва, соединяющего лобную кость с лобным отростком верхней челюсти. Здесь находится устье лобной пазухи и начало носо-лобного канала: костный слой чрезвычайно утолщен (массив Риделя). Далее обрабатывают лобную пазуху: удаляют полипозно дегенерированную слизистую, уничтожают все дивертикулы, перегородки и т. п. Вскрытие носо-лобного канала производится со стороны грушевидной вырезки, т. е. снизу кверху. Щипцами захватывают и иссекают сначала кость в области наружного края apertura piriformis; затем, продвигаясь снизу вверх, образуют туннель, дном которого является слизистая оболочка носа, а верхушкой - костный массив Риделя в виде костного мостика. При формировании туннеля не следует уклоняться в стороны, так как можно нарушить целость бумажной пластинки и слезноносового канала; за этим следует соединение лобной полости с образованным туннелем. Далее вскрывают носовую полость, для чего разрезают надкостнично-слизистый слой, а края его развертывают и фиксируют пинцетом Кохера. Последним этапом операции является чистка решетчатого лабиринта. Резиновую трубку проводят через нос в лобную пазуху, где она прижимает слизистый лоскут, перекинутый из полости носа. Задачей пластики является эпителизация соустья и образование стойкого носо-лобного канала. Нижний конец трубки фиксируют у крыла носа. Рану зашивают наглухо. Дренаж оставляют на 6-7 дней и затем повторно вводят на короткий срок (2-3 дня) до образования стойкого, определяемого при риноскопии соустья, для чего обычно требуется 1-2 месяца. Ежедневно его чуть-чуть сдвигают с места, вверх и вниз, чтобы облегчить его удаление; в просвет каждый день вливают вазелиновое масло.
Следует отметить, что анатомические исследования Л. И. Барановой из клиники проф. Б. С. Преображенского (1948) показали, что между методами Н. В. Белоголовова и Галле мало общего, поскольку Н. В. Белоголовов предусматривает удаление лишь латеральной части лобно-носового массива, и таким образом при образовании лобно-носового соустья наружным путем по его способу не достигается, то к чему стремился Галле, удаляя эндоназально массив полностью.
 |
Рис. 100. Метод Н. В. Белоголовова. |
Способ Д. И. Лебенсбаума. К числу супраорбитальных методов вскрытия лобно-решетчатой области следует отнести и модификацию костнопластического метода С. С. Головина, разработанную Д. И. Лебенсбаумом. Она заключается в обширном открытии клеток решетчатого лабиринта, что достигается тем, что вертикальный разрез кожных покровов на лбу продолжают вниз по спинке носа, несколько не доходя до носогубной складки, а также резекцией лобного отростка верхней челюсти.
Положительной стороной всех супраорбитальных методов является то, что они носят щадящий характер по отношению к тканям орбиты, блоку и слезноносовому каналу (операционное поле вне глазницы). Поэтому, когда есть основание полагать, что очистка основного очага поражения в лобной пазухе и решетчатом лабиринте приведет к излечению и вторичного очага в орбите, что отмечается при периоститах, рецидивирующих коллатеральных отеках глазничной клетчатки и др., супраорбитальные методы вскрытия лобной пазухи могут найти практическое применение. К сожалению, при наличии уже развившихся орбитальных осложнений риногенного происхождения, когда вскрытие орбиты является обязательным, методы А. Н. Любомудрова, Н. В. Белоголовова и Д. И. Лебенсбаума нецелесообразны. Наиболее показаны в этих случаях операции Н. Н. Богоявленского и Ясен-Риттера.
|